ZBRINJAVANJE PENETRANTNIH RANA PRSNOG KOŠA U IZVANBOLNIČKOJ HITNOJ MEDICINSKOJ SLUŽBI
Uvod
Penetrantne ozljede prsnog koša karakterizirane su prodorom kože i ulaskom stranog tijela u prsni koš, a najčešće je riječ o ubodnim i prostrijelnim ranama. Unatoč što većina trauma prsišta nastaje kao posljedica tupe ozljede u sklopu politraume poput pada s visine ili prometnih nesreća, penetrantne ozljede prsnog koša češće zahtijevaju kirurško liječenje i daleko su smrtonosnije (1). Učestalost penetrantnih ozljeda značajno ovisi o promatranom geografskom području i aktivnim ratnim sukobima. U Europi 3 % traumatskih smrti otpada na penetrantne ozljede prsnog koša, a najviše im podliježu mlađi muškarci s prosječnom dobi od 30 godina (2,3).
Bolesnici sa smrtnim ishodom neposredno nakon traume umiru zbog teških ozljeda srca i velikih krvnih žila. Sljedeći vrhunac smrtnosti nastupa unutar nekoliko sati nakon ozljede, najčešće zbog stanja poput opstrukcije dišnog puta, tenzijskog pneumotoraksa ili masivnog krvarenja. Stoga je od ključne važnosti da pravilno zbrinjavanje započne već u prvom susretu s bolesnikom na terenu, a nastavi se u odgovarajućoj bolničkoj ustanovi (4). Ukoliko bolesnik preživi dolazak u bolnicu, smrtnost se smanjuje na samo 6 % (3).
Vanjski izgled penetrantne ozljede prsnog koša nije pouzdan pokazatelj težine intratorakalnih ozljeda; stoga svaka takva ozljeda zahtijeva neposrednu procjenu i hitno zbrinjavanje kako bi se spriječile smrtonosne komplikacije.
Gotovo je nemoguće samo na temelju izgleda ulazne rane i kliničkog pregleda odrediti razinu oštećenja intratorakalnih organa. Oštra sredstva poput noža obično se kreću po pravilnoj putanji dok rane od metka često mogu skretati uz manje predvidiv smjer kretanja i prenošenje energije na okolna tkiva prilikom čega uzrokuju sekundarna oštećenja okolnih struktura (4). Često postoji značajno nepoklapanje između vanjskog izgleda ubodne rane i ozljede podležećih organa. Nikada se ne smije pretpostaviti da ne postoji značajno oštećenje unutarnjih organa samo na temelju vanjskog izgleda rane. Čak i bolesnici koji su naizgled hemodinamski stabilni mogu se pogoršati u vrlo kratkom vremenu. Navedeno je razlog zašto se svakoj penetrantnoj ozljedi prsnog koša u izvanbolničkoj hitnoj službi (IHMS) mora pristupiti s najvećim stupnjem hitnosti uzimajući u obzir sve potencijalne životno ugrožavajuće ozljede.
Prikaz slučaja
Tim 1 IHMS upućen je od Medicinsko prijavno-dojavne jedinice (MPDJ) na crveni kriterij. Zaprimljen je poziv o ubodnoj rani prsnog koša u dječaka starog 17 godina. Po dolasku na mjesto intervencije zatiče se bolesnik kojem je prva pomoć pružena od prolaznika, pri čemu je stavljena sterilna gaza na ubodnu ranu, a noge stavljene u autotransfuzijski položaj. Lokalnim pregledom prsnog koša utvrđena je otvorena rana duljine 2 cm u sredini desnog prsišta bez aktivnog vanjskog krvarenja no s vidljivim plućnim tkivom. Sredstvo ozljeđivanja je prije dolaska tima IHMS-a bilo izvađeno.
Odmah nakon uvida u ranu, unutar minute od dolaska na intervenciju, kontaktiran je MPDJ radi indiciranog transporta helikopterskom hitnom medicinskom službom do odgovarajuće zdravstvene ustanove. Rana je inicijalno zbrinjavana pritiskom rukavice preko sterilnog zavoja. Pregledom bolesnika utvrđuje se:
AVPU skala: A- bolesnik je urednog verbalnog kontakta, no prostriran i narušenog općeg stanja c: nedostatak većih vanjskih krvarenja koje zahtijevaju zbrinjavanje
A: dišni put otvoren
B: početna saturacija kisikom mjerena pulsnim oksimetrom 77 %
C: početni krvni tlak 80/40
Postavljena je sumnja na pneumotoraks. Odmah se primijenio kisik u protoku od 15 L/min na masku sa spremnikom po čemu dolazi do normalizacije periferne saturacije.Na ranu je postavljen okluzivni zavoj s ventilom pri čemu su se ispod ventila primijetili mjehurići zraka i nešto primjesa krvi (slika 1).
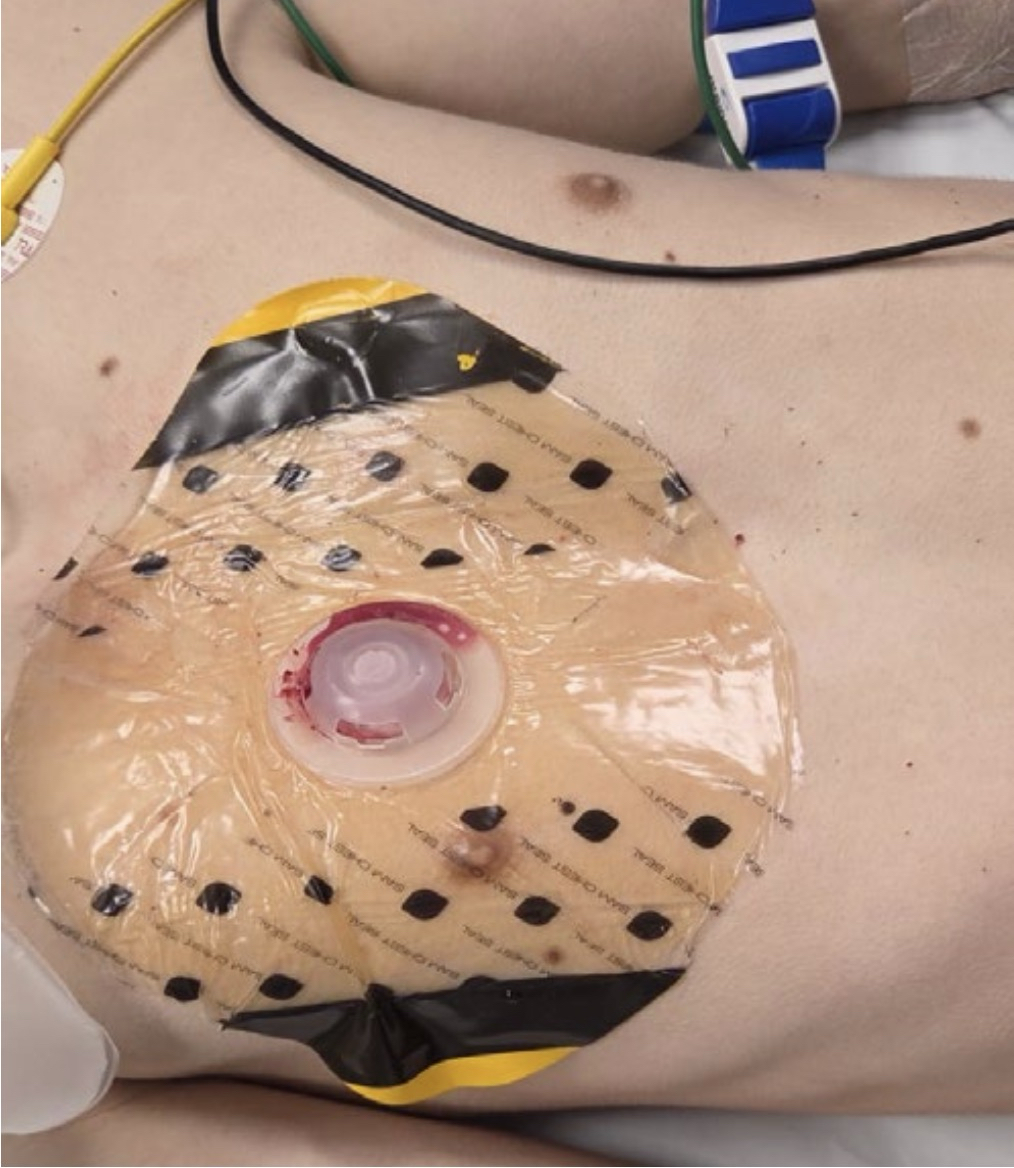
Slika 1. Okluzivni pokrov s ventilom
Započeta je nadoknada tekućine 0,9% NaCl-a do povratka perifernog pulsa. Primijenjeno je 500 ml tekućine jednim venskim putem. Kontrolni tlak je iznosio 90-100/60. S obzirom na mehanizam ozljede postavljena je sumnja na hematotoraks pa je pomoću drugog venskog puta ordiniran 1 gram traneksamične kiseline.
Uz navedeno, budući da se bolesnik nije žalio na značajnu bolnost, od analgezije je ordiniran gram paracetamola. Postavljen je monitor čime su se kontinuirano pratile srčana akcija i vitalne funkcije. Na temelju mehanizma ozljede definitivno se mogla isključiti ozljeda kralježnice pa je s poda podignut rasklopnim nosilima i prebačen na nosila te predan helikopterskom timu hemodinamski stabiliziran i pri svijesti, bez znakova razvoja tenzijskog pneumotoraksa. Helikopterski tim je sletio na mjesto intervencije 10 minuta nakon dolaska zemaljskog tima, dok je bolesnik unutar 40 minuta od prvog doticaja sa hitnom službom zbrinut u odgovarajućem trauma centru čime je ispoštovano pravilo zlatnog sata. Po dolasku u bolničku ustanovu bolesnik je bio hipotezivan i tahikardan, no održane saturacije na oksigenoterapiju. U početnom zbrinjavanju ultrazvučno je verificran hematotoraks radi čega je odmah postavljen torakalni dren na koji se dobilo gotovo 2000 mL čiste krvi. Odmah potom bolesnik je zbrinut u operacijskoj sali po principu „damage control surgery“ gdje je uz operacijsko liječenje primio koncentrate eritrocita, fibrinogen, dodatan gram traneksamične kiseline, kalcijev glukonat, odgovarajuću analgeziju uz ostalu suportivnu terapiju po protokolu za zbrinjavanje traume. Eksplorativnom torakotomijom utvrđena je još litra krvi u prsnom košu uz transekciju arterije mamarije s aktivnim krvarenjem i laceracija desne pretklijetke koje su sanirane. Nakon 48 sati od ozlijeđivanja, bolesnik je prebačen s odjela intenzivne medicine na odjel dječje kirurgije urednih vitalnih pokazatelja i dobrog općeg stanja, a nakon određenog vremena otpušten je na kućno liječenje.
Rasprava
Klinička slika
Pneumotoraks je najčešća dijagnoza u bolesnika sa zadobivenim penetrantnim ozljedama prsnog koša (5). Naime, ozljeda pleure dovodi do ulaska zraka između parijetalne i visceralne pleure, izjednačavanja atmosferskog i intratorakalnog tlaka (koji je inače niži), što onemogućuje širenje plućnog parenhima prilikom udaha te posljedično dovodi do kolapsa plućnog krila. Mali pneumotoraks može biti klinički neprepoznatljiv, dok se simptomatski očituje s hipoksijom, tahipnejom, tahikardijom, bolovima u prsima i smanjenim disajnim šumom na zahvaćenoj strani. Ukoliko se na mjestu ozljede razvije ventilni mehanizam koji omogućava daljnji ulazak zraka u pleuralni prostor, ali ne i njegov izlazak, nastaje tenzijski pneumotoraks koji uzrokuje pomicanje medijastinalnih struktura na suprotnu stranu uz pritisak na gornju i donju šuplju venu, smanjenje venskog povrata i kardiopulmonalno zatajenje te teški akutni respiracijski distres. Vanjski znakovi traume s teškom dispnejom, asimetričnim disajnim šumom i hipotenzijom ukazuju na tenzijski pneumotoraks, dok su prepunjene vratne vene i devijacija traheje rijetko prisutni te se vide tek u krajnjem stadiju bolesti (6). Zrak iz pleuralnog prostora može ući u priležeća meka tkiva radi čega se može javiti potkožni emfizem koji se očituje oteklinom zahvaćenog mjesta i krepitacijama pri palpaciji.
Rano prepoznavanje pneumotoraksa, hematotoraksa i srčane ozljede ključno je za sprječavanje brzog pogoršanja i smanjenje smrtnosti.
Ukoliko dođe do ozljede neke od krvnih žila nastaje hematotoraks koji označava nakupljanje krvi u pleuralnom prostoru. Bolesnik može iskrvariti bez vidljivog vanjskog krvarenja jer se u pleuralni prostor jednog plućnog krila može skupiti čak do 3 litre krvi što je više od polovice cirkulirajućeg volumena (4). Šok koji se razvija u penetrantnim ranama prsnog koša najčešće je hemoragični, no u manjem broju može biti opstruktivni radi tenzijskog pneumotoraksa ili srčane tamponade (5).
U literaturi opisuje se anatomska regija poznata kao „cardiac box“, definirana proksimalno ključnom kosti, distalno donjim rebrima, a lateralno medioklavikularnim linijama. Ova regija označava područje prsnog koša u kojem je povećan rizik od ozljeda srca i velikih intratorakalnih krvnih žila. Istraživanja su pokazala kako su ubodne rane ove regije visoko povezane sa srčanom ozljedom, dok se kod prostrijelnih rana isto nije pokazalo. No, srčana ozljeda se ne može isključiti čak i ukoliko ulazna rana nije u navedenom prostoru (7). Otprilike 3% bolesnika s penetrantnom ranom prsnog koša ima srčanu ozljedu, a karakterizira ju visoki mortalitet. Najčešće je ozlijeđena desna klijetka radi svog anteriornog položaja, a potom lijeva klijetka, dok su ozljede atrija rijetke i manje opasne (8). Radi male popustljivosti perikardijalne šupljine akumulacija čak i male količine krvi do 50 ml radi oštećenja srčanog mišića ili koronarnih krvni žila može uzrokovati srčanu tamponadu. Klinički ju karakterizira Beckova trijada (hipotenzija, distendirane vratne vene i prigušeni srčani tonovi) koja u većini pacijenata nije prisutna uz znakove šoka i paradoksalni puls (pad sistoličkog tlaka za veći od 10 mmHg prilikom udisaja) (5). Jugularna venska distenzija može biti prisutna ukoliko bolesnik leži i bez izljeva, a isto tako može biti odsutna u bolesnika s perikardijalnim izljevom u hipovolemiji (5).
Teške ozljede velikih intratorakalnih krvnih žila poput aorte, trunkusa brahiocefalikusa, lijeve potključne arterije i lijeve zajedničke karotidne zajedno s priležećim venama često uzrokuju smrt na mjestu događaja ili dovode do razvoja teškog hemoraškog šoka do dolaska u bolnicu (9).
Izolirane ozljede traheobronhalnog stabla i jednjaka su rijetke, a ozljede abdominalnih organa treba imati na umu s obzirom na to da se ošit prilikom inspirija može uzdići čak do 4. interkostalnog prostora isto kao što ozljede donjeg dijela prsnog koša mogu uzrokovati oštećenje abdominalnih organa.
Liječenje
Zlatno pravilo IHMS-a je ne odgađati transport radi radnji koje nisu izravno povezane sa spašavanjem života. Prilikom pregleda bolesnika potrebno je slijediti uvriježeni cABC (engl. c-catastrophic hemorrhage, A-airway, B-breathing, C-circulation) pristup. Velika vanjska krvarenja u izoliranim penetrantnim ranama prsnog koša su rijetkost, dok su puno češća unutarnja krvarenja pa adekvatnu hemostazu u uvjetima IHMS najčešće nije moguće postići.Ako je po dolasku do bolesnika strano tijelo i dalje ubodeno, ono se ne smije uklanjati, već se mora stabilizirati i fiksirati. Međutim, ako je pogođena velika pulsirajuća krvna žila, potrebno je omogućiti pulsiranje oko stranog tijela kako bi se spriječilo potpunu opstrukciju protoka krvi. U bolesnika bez svijesti s prisutnim centralnim pulsom i spontanim respiracijama potrebno je zaštiti dišni put nekim od pomagala (orofaringealni ili nazofaringealni tubus), a ako je frekvencija disanja manja od 10 ili veća od 30 udaha u minuti potrebno je ventilirati bolesnika sa samoširećim balonom. Zlatni standard zbrinjavanja dišnog puta kod ovih bolesnika je endotrahealna intubacija. Povećani otpor pri ventilaciji samoširećim balonom može upućivati na razvoj tenzijskog pneumotoraksa, pri čemu je primjena ventilacije pod pozitivnim tlakom apsolutno kontraindicirana. Neovisno o prisutnosti respiratornog distresa i vrijednosti periferne saturacije, svim bolesnicima potrebno je primijeniti kisik visokim protokom, uz mogućnost titracije prema kliničkom stanju bolesnika. U bolesnika sa znakovima šoka idealno je postaviti dva venska puta. Kod primjene tekućine treba biti oprezan i ne dopustiti volumno opterećenje bolesnika uz posljedičnu koagulopatiju koja pogoršava krvarenje. Kod hipotenzivnih bolesnika bez traume glave s odsutnim perifernim pulsevima potrebno je primijeniti nadoknadu tekućine sve do povrata perifernog pulsa, odnosno postizanja sistoličkog tlaka od 90 mmHg koji je dovoljan za održavanje tkivne perfuzije. Ukoliko je prisutna i trauma glave preporuča se ograničena nadoknada volumena do ciljnog sistoličkog tlaka od 110 mmHg radi omogućavanja adekvatnog perfuzijskog tlaka i oksigenacije središnjeg živčanog sustava (10). Nužno je slijediti algoritam zbrinjavanja krvarenja i koagulopatije u politraumi te primijeniti traneksamičnu kiselinu ukoliko postoji sumnja na obilno krvarenje jer se pokazalo kako rana primjena traneksamične kiseline unutar tri sata od ozljede značajno smanjuje smrtnost (10).
Na mjestu nesreće ključna je brza stabilizacija i sprječavanje životno ugrožavajućih komplikacija, pri čemu transport ne smije biti odgađan radi sporednih postupaka.
Osnovni cilj zbrinjavanja penetrantne rane je spriječiti ulazak zraka između dva lista pleure. Nažalost, neminovno je da će do dolaska tima nešto zraka ući, a nastavit će ulaziti ukoliko postoji i pridružena ozljeda plućnog parenhima, pa je primarni cilj zbrinjavanja spriječiti nastanak tenzijskog pneumotoraksa. Obavezno se mora provjeriti i postojanje izlazne rane. Početno po dolasku na mjesto nesreće potrebno je zabrtviti ranu rukom u rukavici. U nedostatku boljeg, može se postaviti okluzija od sterilnog zavoja po čemu je potrebno staviti nepropusni plastični materijal te pričvrstiti isti sa sve četiri strane. Prethodne preporuke o lijepljenju tri od četiri strane radi mogućeg izlaska zraka iz prsne šupljine su napuštene prema najnovijim smjernicama (4). Danas su dostupne brojne tvornički pripremljene brtve s ili bez izlaznog ventila koje jednako učinkovito sprečavaju ulazak zraka kroz ranu i pomažu u početnoj stabilizaciji. No, zlatni standard su obloge s izlaznim ventilom koje sprječavaju ulazak novom zraku dok omogućavaju izlazak već skupljenog zraka i sprječavaju nastanak tenzijskog pneumotoraksa (11). Dostupne su brojne verzije istih od kojih je najpoznatija Ashermanova valvula.
Dekompresija pneumotoraksa u IHMS je prihvatljiva isključivo u slučaju visoke kliničke sumnje na tenzijski pneumotoraks i barem jednim znakom od slijedećih:
Ukoliko je bolesnik hemodinamski stabilan ili se dostupnim neinvazivnim mjerama može postići stabilnost, ista se u IHMS ne preporuča radi visokog rizika nastanka jatrogenog pneumotoraksa. Postoji nekoliko načina dekompresije poput torakostomije prstom ili iglom i postavljanje torakalnog drena. Ukoliko je indicirano, u IHMS-u se preporuča koristiti dekompresiju iglom pri čemu se koristi igla promjera 14G ili šira i duljine 6-9 cm. Razlikujemo dva pristupa. U prednjem pristupu cilja se gornji rub donjeg rebra drugog međurebrenog prostora u medioklavikularnoj liniji. U bolesnika koji leže na leđima zrak se više nakuplja sprijeda radi čega je ovaj pristup pogodniji. Također, manja je mogućnost da tijekom transporta dođe do slučajnog pomaka igle. No, s obzirom na to da je sjenka prsnog koša na ovom mjestu nešto deblja (pretili ili bolesniki s razvijenim prsnim mišićima) igla može biti prekratka, a veća je i vjerojatnost ozljede vitalnih struktura poput srca i velikih krvnih žila (12). U lateralnom pristupu cilja se gornji rub donjeg rebra u 4. ili 5. interkostalnom prostoru u prednjoj aksilarnoj liniji. To je područje “sigurnog trokuta” odnosno površine tijela gdje je najmanja vjerojatnost doticaja s vitalnim strukturama, a omeđuje ga s prednje strane lateralni rub m. pectoralis major, sa stražnje strane prednji rub m. latissimus dorsi, s donje strane linija u ravnini 5. interkostalnog prostora, a s gornje strane aksile. Ovdje je stijenka prsnog koša tanja, no veća je mogućnost slučajnog pomicanja katetera tijekom transporta. Nakon uspješno plasirane igle čuje se šuštanje zraka, a preko se mora staviti okluzivni pokrov, najbolje s ventilom (12). Istraživanja su pokazala kako dekompresija iglom na mjestu nesreće smanjuje smrtnost unutar 24 sata u usporedbi s torakalnom drenažom unutar 15 min od dolaska u bolnicu (13). No isto tako, druga istraživanja su pokazala kako je često procjena postojanja tenzijskog pneumotoraksa na terenu pogrešna, pa je i dekompresija iglom neuspješna uz veći rizik od komplikacija i lošijeg ishoda za bolesnike (14). Kod dekompresije prstom također se koristi prednji ili lateralni pristup kad se na gore opisanim anatomskim lokacijama zareže koža te se podležeće tkivo disecira dostupnim tupim sterilnim intrumentom nakon čega se umetne prst do kad se ne osjeti rahlo tkivo pluća. Naknadno se može uvoditi i torakalni dren, a mjesto se mora zbrinuti okluzivnim pokrovom (12).
Primjena okluzivnih obloga s ventilom i pravovremena dekompresija pneumotoraksa značajno smanjuju rizik od tenzijskog pneumotoraksa te smrtnosti.
Treba imati na umu i imobilizaciju bolesnika sa zadobivenim ubodnim ranama. Imobilizacija kralježnice neće biti potrebna ukoliko je bolesnik pri svijesti i bez neurološkog ispada, a ozljeda je izolirana i nije nanijeta visokom energijom uz odbacivanje bolesnika.
Naposljetku, bitno je istaknuti kako će dolaskom u zdravstvenu ustanovu kod većine bolesnika s izoliranim penetrantnim ranama prsnog koša biti nastavljeno konzervativno liječenje započeto na terenu, dok će većini onih koji trebaju pristupiti kirurškom zbrinjavanju biti dovoljna torakalna drenaža, a tek će manji postotak morati pristupiti torakotomiji (15).
Zaključak
Razvojem izvanbolničke hitne medicinske službe i pravilnom edukacijom, ona više ne služi isključivo transportu bolesnika, već pridonosi i početnoj stabilizaciji te povećanom preživljavanju životno ugroženih bolesnika. Bitno je poznavati granice zbrinjavanja bolesnika na terenu i ne odgađati transport vitalno ugroženih pacijenata, ali tijekom samog transporta osigurati pravilno zbrinjavanje. Komunikacija između zemaljskog tima koji prvi pristupa bolesniku, aktivacija helikopterske hitne službe prema indikaciji te upućivanje bolesnika u odgovarajuću bolničku ustanovu s mogućnostima zbrinjavanja specifičnih stanja ključni su za optimalan ishod.
Reference
- Coccolini F, Cremonini C, Moore EE, Civil I, Balogh Z, Leppaniemi A et al. Thoracic trauma WSES-AAST guidelines. World J Emerg Surg. 2025;20(1):78. doi: 10.1186/s13017-025-00651-1.
- Yates DW, Woodford M, Hollis S. Preliminary analysis of the care of injured patients in 33 British hospitals: first report of the United Kingdom major trauma outcome study. BMJ. 1992;305(6856):737-40. doi:10.1136/bmj.305.6856.737
- Inci I, Ozçelik C, Taçyildiz I, Nizam O, Eren N, Ozgen G. Penetrating chest injuries: unusually high incidence of high-velocity gunshot wounds in civilian practice. World J Surg. 1998;22(5):438-42. doi:10.1007/s002689900412
- Alson RL, Han K, Campbell JE, editors. International Trauma Life Support for Emergency Care Providers: Global Edition. 9th ed. Harlow, UK: Pearson Education; 2020.
- UpToDate. Initial evaluation and management of penetrating thoracic trauma in adults [Internet]. Waltham,(MA):UpToDate;2026. Available from: uptodate.com/contents/initial-evaluation-and-management-of-penetrating-thoracic-trauma-in-adults?search=penetrating chest trauma&source=search_ result&selectedTitle=1~150&usage_type=default&display_rank=1 [Accessed Feb 3rd 2026.]
- Leigh-Smith S, Davies G. Tension pneumothorax: eyes may be more diagnostic than ears. Emerg Med J. 2003;20(5):495-6. doi:10.1136/emj.20.5.495
- Kim JS, Inaba K, de Leon LA, Rais C, Holcomb JB, David JS et al. Penetrating injury to the cardiac box. J Trauma Acute Care Surg. 2020;89(3):482-487. doi: 10.1097/TA.0000000000002808.
- Wada LS, Évora PRB, Okarenski G, Scorzoni A Filho, Godinho M et al. Penetrating Cardiac Injury: A 20-Year Retrospective Analysis at a High-Complexity University Center. Braz J Cardiovasc Surg. 2025;40(2):e20240049. doi:10.21470/1678-9741-2024-0049
- Demetriades D. Penetrating injuries to the thoracic great vessels. J Card Surg. 1997;12(2 Suppl):173-80. PMID: 9271743
- Keranović, A, Nesek Adam V, Tomić Mahečić T, Miloš I, Krofak S, Schatzl N et al. Preporuke za zbrinjavanje masivnog krvarenja i koagulopatije kod politraumatiziranog bolesnika u hitnoj medicinskoj službi. Medicina Fluminensis. 2024;60(4):496-515. doi:10.21860/medflum2024_321534
- Butler FK Jr, DuBose JJ, Otten EJ, Bennett DR, Gerhardt RT, Kheirabadi BS et al. Management of open pneumothorax in tactical combat casualty care: TCCC guidelines change 13-02. J Spec Oper Med. 2013;13(3):81-86. doi:10.55460/739G-PP0W
- Beyer CA, Ruf AC, Alshawi AB, Cannon JW. Management of traumatic pneumothorax and hemothorax. Curr Probl Surg. 2025;63:101707. doi:10.1016/j. cpsurg.2024.101707
- Muchnok D,Vargo A, Deeb AP, Guyette FX, Brown JB. Association of prehospital needle decompression with mortality among injured patients requiring emergency chest decompression. JAMA Surg. 2022;157(10):934-40. doi:10.1001/ jamasurg.2022.3552
- Cullinane DC, Morris JA Jr, Bass JG, Rutherford EJ. Needle thoracostomy may not be indicated in the trauma patient. Injury. 2001;32(10):749-52. doi:10.1016/ s0020-1383(01)00082-1
- Alihodzic-Pasalic A, Grbic K, Pilav A, Hadzismailovic A, Grbic E. Initial treatment of isolated thoracic injuries. Med Arch. 2013;67(2):107-10. doi:10.5455/ medarh.2013.67.107-110.

Published under the Creative Commons Attribution 4.0 International License
