URTIKARIJA – SIMPTOM KOJI SKRIVA IZNENAĐENJE
Uvod
Urtikarija je čest simptom zbog kojeg se traži medicinska pomoć, a procjenjuje se da se tijekom života pojavljuje kod svake pete osobe (1). Klinički se očituje pojavom uzdignutih, crvenkastih kožnih promjena različite veličine i oblika, praćenih izraženim svrbežom. Najčešće nastaje kao posljedica reakcije tip I, posredovane imunoglobulinom E (IgE), pri čemu su glavni uzroci hrana, lijekovi i ubodi insekata. Osim alergijskih reakcija, urtikarija se može pojaviti i u sklopu infekcija uzrokovanih virusima, bakterijama ili parazitima. Ipak, u većine bolesnika uzrok urtikarije ostane nepoznat (2).
Zbog izražene nelagode i svrbeža, bolesnici često zahtijevaju liječenje, iako se osip obično povlači spontano unutar 24 sata (3). U liječenju se primarno koriste antihistaminici, pri čemu se preporučuje primjena antihistaminika druge generacije (npr. loratadin, desloratadin), koji imaju manji sedativni učinak zbog slabijeg prolaska kroz krvno-moždanu barijeru. Međutim, u kliničkoj praksi i dalje prevladava uporaba antihistaminika prve generacije (npr. kloropiraminklorid, poznatiji pod nazivom Synopen) (4).
Osim toga, učestala primjena sistemskih kortikosteroida u liječenju urtikarije i drugih alergijskih reakcija pokazala se štetnom, budući da je povezana s povećanim rizikom od sepse, zatajenja srca i gastrointestinalnog krvarenja (5).
Iako se urtikarija najčešće povezuje s alergijskim reakcijama, u određenim slučajevima može biti simptom ozbiljne osnovne bolesti, što zahtijeva pažljivu procjenu bolesnika i dijagnostičku obradu.
Iako je urtikarija često benigno i samoograničavajuće stanje, u nekim slučajevima može ukazivati na ozbiljnu bolest, što zahtijeva temeljitu kliničku procjenu i dijagnostički pristup.
Prikaz slučaja
Tridesetpetogodišnja bolesnica ponovno se javila u hitnu službu zbog urtikarije koja traje unazad tri dana. Zbog istih tegoba prethodno je pregledana kod svog obiteljskog liječnika, kao i u hitnoj službi. Liječena je parenteralno kloropiraminom (Synopen), metilprednizolonom (Solu-Medrol) i peroralno desloratadinom, ali bez poboljšanja.
Tijekom pregleda u hitnoj službi, osim osipa i svrbeža, bolesnica nije imala drugih simptoma koji bi upućivali na težu alergijsku reakciju. Vitalni znakovi bili su uredni, disanje bez smetnji, bolova i drugih tegoba nije bilo.
Ponovljena je parenteralna terapija, no simptomi su i dalje bili prisutni, zbog čega je bolesnica zadržana na opservaciji. Laboratorijska obrada pokazala je eozinofiliju, dok su ostali nalazi bili uredni. Ultrazvučni pregled uz krevet bolesnika (engl. point-of-care ultrasound, POCUS) otkrio je septiranu cističnu tvorbu u jetri s manjom količinom tekućine oko ciste (Slika 1). Na temelju nalaza postavljena je sumnja na ehinokoknu bolest, zbog čega je bolesnica hospitalizirana na odjelu infektologije, gdje je započeto liječenje albendazolom. Planiran je operacijski zahvat. Kompjuterizirana tomograija trbuha (engl. Multislice Computed Tomography, MSCT) potvrdila je septiranu cističnu tvorbu veličine oko 5 cm u desnom režnju jetre s uskim pojasom tekućine oko ciste, bez slobodne tekućine u ostatku trbuha. Sljedeći dan cista je operacijski u potpunosti uklonjena. Patohistološka analiza potvrdila je ehinokoknu bolest pronalaskom skoleksa ehinokoka u sadržaju ciste. Nastavljeno je liječenje albendazolom, a bolesnica je kasnije otpuštena kući. Na kontrolama nije bilo znakova povrata bolesti ni ponovne pojave urtikarije.
Rasprava
Imunološke reakcije opisane su u oko 25 % slučajeva rupture ehinokokne ciste, najčešće u obliku urtikarije, dok u težim slučajevima može doći do i do razvoja anafilaktoidnog šoka (6). Iako klinička slika može nalikovati IgE-posredovanoj alergijskoj reakciji, u ovom slučaju radi se o nespecifičnoj imunološkoj reakciji uzrokovanom oslobađanjem parazitskih antigena u okolna tkiva i cirkulaciju. Oslobađanje antigena potiče aktivaciju mastocita, degranulaciju i oslobađanje histamina, što rezultira pojavom simptoma nalik klasičnoj alergijskoj reakciji.
Ehinokokoza je zoonoza uzrokovana trakavicama Echinococcus granulosus i Echinococcus multilocularis.
E. granulosus uzrokuje cističnu ehinokokozu, dok E. multilocuraris uzrokuje alveolarnu ehinokokozu (7).
Odrasli oblik E. granulosus parazitira u psima, dok se prijelazni oblik razvija u preživačima (8). Bolest se prenosi feko-oralnim putem, najčešće kontaktom s psećom dlakom, ali i putem kontaminiranog tla, neopranog povrća ili kontaktom s preživačima (9). Čovjek je slučajni domaćin, u kojem se parazit ne razvija do odraslog oblika, već ostaje u fazi hidatidne ciste, pri čemu ciste rastu brzinom 1-50 mm godišnje (10).
Ruptura ehinokokne ciste izaziva nespecifičnu imunološku reakciju zbog oslobađanja parazitskih antigena, što može dovesti do urtikarije ili anafilaktoidnog šoka aktivacijom mastocita i upalnih medijatora.
Ehinokokna bolest najčešće zahvaća jetru (50-70 %), a nešto rjeđe pluća (11). Većina bolesnika je asimptomatska sve do razvoja komplikacija, koje se javljaju kod otprilike jedne trećine oboljelih (12). Najčešća komplikacija je ruptura ciste, koja je praćena diseminacijom bolesti i imunoloških reakcija nalik alergijskim, od kojih je najopasniji anafilaktoidni šok, dok se sekundarna infekcije ciste rjeđe razvija. Najčešći simptomi rupture hidatidne ciste su bol u trbuhu, mučnina, povraćanje i urtikarija. Bolesnica tijekom cijelog razdoblja, od pojave urtikarije do hospitalizacije, nije imala znakove akutnog intraabdominalnog zbivanja.
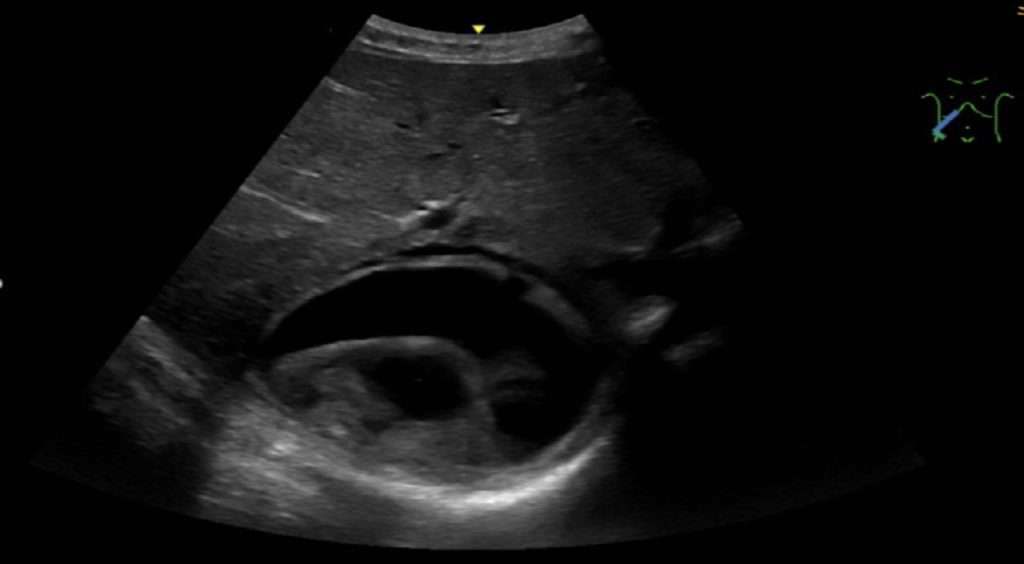
Slika 1. Ultrazvučni prikaz septirane cistične tvorbe u jetri
To se može objasniti činjenicom da je ruptura ciste bila djelomična i lokalizirana, bez diseminacije tekućine u trbušnu šupljinu.
Eozinofilija se uočava u manje od 15 % slučajeva i obično se javlja tek u slučaju rupture ciste. Pojava eozinofilije u bolesnika s urtikarijom trebala bi pobuditi sumnju na postojanje parazitske bolesti (13). U prikazu slučaja, rekurentna urtikarija praćena eozinofilijom potaknula je daljinu ultrazvučnu obradu. Sumnja na rupturu ehinokokne ciste postavljena je tek nakon što je ultrazvučno pronađena septirana cista u jetri. Ultrazvuk je metoda izbora za dijagnozu i praćenje. Kompjuterizirana tomografija i magnetna rezonancija pružaju detaljniji uvid u anatomske odnose ciste i okolnih struktura. Svjetska zdravstvena organizacija (SZO) klasificira ciste kao aktivne, koje sadrže septe, neaktivne, koje sadrže kalcifikacije, te prijelazne oblike (14). Ovisno o stupnju dijagnostičke potvrde, bolest se može smatrati mogućom, vjerojatnom i dokazanom (15). Bolest se smatra mogućnom kod svih bolesnika kod kojih je slikovnim metodama pronađena suspektna cista. Vjerojatnom se smatra ako je uz slikovni prikaz potvrđena i s najmanje dva pozitivna serološka testa, dok se dokazanom smatra kada su patohistološkom analizom u uklonjenoj cisti ili aspiriranom cističnom sadržaju dokazane strukture skoleksa. Pri obradi prikazane September 2025, Volume 1, Number 2, PP 79-154 pacijentice ultrazvuk je bio presudan za brzu dijagnozu bolesti i započinjanje odgovarajuće terapije te planiranje daljnjeg tijeka liječenja. Prijeoperacijski je učinjen MSCT trbuha kako bi se omogućilo planiranje operacijskog zahvata.
Pojava urtikarije uz eozinofiliju, bez jasnog alergijskog uzroka, treba potaknuti sumnju na parazitsku infekciju poput ehinokokoze.
Liječenje se provodi antiparaziticima iz skupine benzimidazola, najčešće albendazolom, u dozi 10-15 mg/ kg dnevno, što u odraslih obično iznosi 800 mg dnevno, podijeljeno u dvije doze uz obrok. Uz antiparazitsku terapiju preporučuje se i kirurško uklanjanje ciste u potpunosti, uz dugotrajno praćenje tijekom narednih deset godina kako bi se pravovremeno prepoznala eventualna rekurencija bolesti (16). Prethodno elektivnom uklanjanju nekompliciranih hidatidnih cista uporaba albendazola u trajanju osam tjedana pokazala se uspješnom u pretvaranju aktivnih cisti sa živućim skoleksima u neaktivne ciste u kojima su nametnici mrtvi (17). Ruptura ehinokokne ciste uzrokuje rasap infektivnog sadržaja po okolnim organima. U slučaju rupture nužno je odmah započeti profilaksu alergijske reakcije i provesti hitan operacijski zahvat (18,19). Cilj operacije je spriječiti širenje bolesti, ukloniti cistu i smanjiti rizik od recidiva. Radikalni pristup uključuje resekciju okolnog tkiva i potpuno uklanjanje ciste, što povećava rizik od perioperacijskih komplikacija, ali češće dovodi do izlječenja. Konzervativni pristup podrazumijeva otvaranje ciste i uklanjanje sadržaja, lakše se izvodi, no nosi veći rizik od recidiva, kasnijeg mortaliteta i morbiditeta (14).
Zaključak
Urtikarija je čest simptom u hitnoj službi koji u većini slučajeva ima benignu i prolaznu etiologiju. Međutim, kod bolesnika s perzistentnim oblicima potrebna je šira dijagnostička obrada kako bi se isključili ozbiljniji uzroci.
U prikazu slučaja, ultrazvučna obrada uz krevet bolesnika postavila je sumnju na hidatidnu bolest, što je omogućilo brzo usmjeravanje daljnje dijagnostike i pravovremeno započinjanje odgovarajućeg liječenja. Ovaj slučaj naglašava važnost cjelovitog pristupa bolesnicima s nespecifičnim simptomima, korištenje šire diferencijalne dijagnoze te vrijednost ultrazvučne dijagnostike u hitnoj medicini i kliničkoj praksi.
Reference
- Bernstein JA, Lang DM, Khan DA, Craig T, Dreyfus D, Hsieh F et al. The diagnosis and management of acute and chronic urticaria: 2014 update. J Allergy Clin Immunol. 2014 May;133(5):1270-7. doi: 10.1016/j.jaci.2014.02.036.
- Joint Task Force on Practice Parameters. The diagnosis and management of urticaria: A practice parameter. Ann Allergy Asthma Immunol. 2000;85:521–44. doi: 10.1016/S1081-1206(10)62334-5.
- Kanani A., Betschel S.D. & Warrington, R. Urticaria and angioedema. Allergy Asthma Clin Immunol 14 (Suppl 2), 59 (2018). doi: https://doi.org/10.1186/s13223-018-0288-z.
- Li J, Clark K, Natarajan A, Saff R. Management of urticaria in the emergency department for adult patients: a quality improvement initiative. Ann Allergy Asthma Immunol. 2023 Nov;131(5 Suppl 1):S8-S9.
- Yao TC, Huang YW, Chang SM, Tsai SY, Wu AC, Tsai HJ. Association between oral corticosteroid bursts and severe adverse events: A nationwide population-based cohort study. Ann Intern Med. 2020;173(5):325-330. doi: 10.7326/M20-0432.
- Turgut P, Cengiz A, Abuzer D, Dinçer Ö, Bülent Ü, Sezai Y. Perforated hydatid cyst into peritoneum presented with urticaria: A case report. Dicle Tıp Dergisi. 2010;37(1):71-74. doi: https://hdl.handle.net/11616/17103.
- McManus DP, Gray DJ, Zhang W, Yang Y. Diagnosis, treatment, and management of echinococcosis. BMJ. 2012;344:e3866. doi: 10.1136/bmj.e3866.
- Kern P. Echinococcus granulosus infection: clinical presentation, medical treatment and outcome. Langenbecks Arch Surg. 2003;388:413–420. doi: 10.1007/s00423-003-0418-y.
- Tamarozzi F, Deplazes P, Casulli A. Reinventing the wheel of Echinococcus granulosus sensu lato transmission to humans. Trends Parasitol. 2020;36:427–434. doi: 10.1016/j.pt.2020.02.004.
- Wang Y, He T, Wen X, Li T, Wali A, Zhang W et al. Post-survey follow-up for human cystic echinococcosis in northwest China. Acta Trop. 2006 Apr;98(1):43-51. doi: 10.1016/j.actatropica.2006.01.009.
- Ozturk G, Aydinli B, Yildiran M, Basoglu M, Atamanalp SS, Polat KY et al. Posttraumatic free intraperitoneal rupture of liver cystic echinococcosis: a case series and review of literature. Am J Surg. 2007 Sep;194(3):313-6. doi: 10.1016/j.amjsurg.2006.11.014.
- Gunay K, Taviloglu K, Berber E, Ertekin C. Traumatic rupture of hydatid cysts: a 12-year experience from an endemic region. J Trauma. 1999;46(2):164-167.
- Yadav S, Bajaj AK. Management of difficult urticaria. Indian J Dermatol. 2009 Jul;54(3):275-9. doi: 10.4103/0019-5154.55641.
- Radiopaedia.org. WHO-IWGE Classification of cystic echinococcosis [Internet]. Dostupno na: https://radiopaedia.org/articles/who-iwge-classification-of-cystic-echinococcosis. [Pristupljeno: 26. veljače 2025.]
- Brunetti E, Kern P, Vuitton DA; Writing Panel for the WHO-IWGE. Expert consensus for the diagnosis and treatment of cystic and alveolar echinococcosis in humans. Acta Trop. 2010 Apr;114(1):1-16. doi: 10.1016/j.actatropica.2009.11.001. Epub 2009 Nov 30.
- WHO Informal Working Group on Echinococcosis. Guidelines for treatment of cystic and alveolar echinococcosis in humans. Bull WHO. 1996;74:231–242.
- Arif SH, Shams-ul-Barri, Wani NA, Zargar SA, Wani MA, Tabassum R et al. Albendazole as an adjuvant to the standard surgical management of hydatid cyst liver. Int J Surg. 2008 Dec;6(6):448-51. doi: 10.1016/j.ijsu.2008.08.003. Epub 2008 Aug 16.
- Ercilci H, Tansug T, Reyhan E, Bozdag AD, Nazli O. Acute intraperitoneal rupture of hydatid cysts. World J Surg. 2006 Oct;30(10):1879-83; discussion 1884-5. doi: 10.1007/s00268-005-0699-0.
- Karakaya K. Spontaneous rupture of a hepatic hydatid cyst into the peritoneum causing only mild abdominal pain: a case report. World J Gastroenterol. 2007 Feb 7;13(5):806-8. doi: 10.3748/wjg.v13.i5.806.

Published under the Creative Commons Attribution 4.0 International License
